診療時間
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 |
|---|---|---|---|---|---|---|
| 9:00~12:00 | ● | ● | 手術 | ● | ● | ● |
| 15:00~18:00 | ● | ● | 手術 | ● | ● | / |
休診日:土曜午後、日曜、祝日
- 診察時間の15分前に受付は終了いたします。
診療科目
眼科
初めての方へ
ご持参いただくもの
- マイナ保険証または健康保険証または資格確認書
- お薬手帳
- お持ちの紹介状
マイナンバーカードの保険証利用について
マイナンバーカードを保険証として利用される方は、登録ができていない場合がありますので、 健康保険証を一緒にお持ちください。マイナ保険証の方は、 再診の度にマイナンバーカードが必要です。
受診の流れ
01.ご来院
当院は予約制ではありません。ご来院された順番に診療させていただきます。ただし、症状により順番が変わることもありますので、ご了承ください。
- 木曜午後のみ予約制となります。
▼
02.受付
持ち物/マイナ保険証または健康保険証または資格確認書・お薬手帳、紹介状、各受給者証など
▼
03.診察
症状にあわせて検査を行ったのちに診察になります。
▼
04.お会計
クレジットカード、電子マネーはご利用できません。
- コンタクト、眼鏡をご購入の際にはクレジットカードがご利用できます。
よくある症状
かすむ・ぼやける
考えられる疾患
などが考えられます。
急激に視界がぼやける場合は、
などの病気の可能性もあります。

老視とは、遠くを見たり近くを見たり、自由にピントを変える力が衰えることによって起こるもので、近くのものを見る際に困難をきたした状況をさします。俗に「老眼」と呼ばれています。
充血する
考えられる疾患
目がかゆい
考えられる疾患
- 麦粒腫(ばくりゅうしゅ)
- 細菌性結膜炎
- ウイルス性結膜炎
- アレルギー性結膜炎
- 春季カタル
などが考えられます。

視力が落ちた
考えられる疾患
- 角膜の傷や感染
- 急性緑内障発作
- 網膜剥離
- 網膜静脈閉塞症
- 網膜動脈閉塞症
- 加齢黄斑変性
- 黄斑円孔
- ぶどう膜炎
などが考えられます。
急激に視力が落ちた場合は緊急を要しますので、速やかに受診してください。

目が痛い
考えられる疾患
視野が欠けてみえる
考えられる疾患
目が乾く・ゴロゴロする
考えられる疾患
- ドライアイ
- 眼精疲労
- コンタクトの長時間装用
- ぶどう膜炎
- 麦粒腫(ばくりゅうしゅ)
- 霰粒腫(さんりゅうしゅ)
- アレルギー性結膜炎
などが考えられます。

黒いものが飛んでみえる
考えられる疾患
黒い点に見えたり、ゴミや虫のように黒い影が見える場合は、飛蚊症が考えられます。

ゆがんでみえる
考えられる疾患
黄斑上膜(黄斑前膜)
原因・病態
網膜上膜、網膜前膜、黄斑前膜などともよばれ、黄斑の網膜表面に薄い膜が形成される疾患です。膜が縮んでくると、網膜自体にも皺(しわ)ができます。
加齢に伴って形成される特発性ものがほとんどですが、他の病気に伴って生じる続発性のものもあります。
症状
早期には自覚症状はなく、人間ドックなどで偶然発見されることも珍しくありません。進行すると、網膜にしわができるために、物が歪んで見え(変視症)、視力低下が生じます。特発性の場合には進行が非常にゆっくりであることが多く、数年から10数年の経過でじわじわと進行していきます。続発性のものは、特発性よりも進行が早いことが多いとされています。
原因
50~70歳代に見つかるものの多くは、特に原因がない、加齢に伴うものです。続発性のものは、網膜剥離やその手術後、ぶどう膜炎などに伴って生じます。
検査
膜の広がりを知るために眼底検査をします。しわの程度や視力に影響する黄斑の変形の程度を評価するために、光干渉断層計(OCT)検査を行います。アムスラーチャートやMチャートと言った、ゆがみの程度を評価する検査もあります。続発性のもの、特にぶどう膜炎に併発するものに対しては、蛍光眼底造影検査を行ない、炎症の活動性を評価することもあります。
治療
点眼や内服薬で有効なものはありません。自覚症状が軽度の場合には経過観察をします。自然に網膜からはがれることがありますが、極めて稀です。病態が進行し、変視症が強くなる、視力が低下するといった症状が自覚されるようになれば硝子体手術を行います。網膜表面に存在する膜を小さなピンセットで摘まんで、除去します。白内障の手術も同時に行うことが多いです。
黄斑円孔
原因・病態
黄斑円孔は、網膜の黄斑部に小さな孔(直径0.1~0.5㎜程度が多い)ができ、視力が悪くなる病気です。50歳以上の中高年者に見られることが多く、若い人にはほとんどみられません。発症率は中高年者の0.09〜0.3%程度であり、女性の方が、男性の2〜3倍多く発症し、高齢者、また強度近視眼のほうが発症率が高いと報告されています。通常、片方の眼に発生し、徐々に視力が悪くなりますが、時間差(数カ月~数年)をもってもう一方の眼にも発症することもあります。
自覚症状
見ようとする部位(視線に一致する部位)が見えなかったり、ゆがんで見えたりして視力が悪くなります。周囲は普通に見えます。治療しないで放置すると、0.1 以下の視力になることがほとんどです。
原因
加齢に伴う特発性(特に原因がないもの)が最も多いです。硝子体と黄斑の癒着が強い人では、加齢と共に硝子体の収縮や後部硝子体剥離が起こり始めると、黄斑を引っ張るようになります。この引っ張りが強くなると、最も薄い黄斑部に孔ができます。
他には、強度近視(病的近視)に伴うもの、打撲など外傷によるもの、嚢胞様黄斑浮腫などに続発するものがあります。
検査
眼底検査に加え、光干渉断層計(OCT)検査で判明することが多いです。
治療
点眼や内服薬で有効なものはありません。診断後早いうちに、硝子体手術を行います。手術の終了時に、眼の中の水をガスと置き換えます。ほとんどの場合、白内障の手術も同時に行います。
加齢黄斑変性
原因・病態
はじめに
加齢黄斑変性は、加齢により網膜の中心部である黄斑に障害が生じ、見ようとするところが見えにくくなる病気です。加齢黄斑変性は一般には馴染みの薄い病名かもしれませんが、欧米では成人の失明原因の第1位で珍しくない病気です。日本では比較的少ないと考えられていましたが、人口の高齢化と生活の欧米化により近年著しく増加しており、失明原因の第4位となっています。50歳以上の人の約1%にみられ、高齢になるほど多くみられます。比較的最近まで治療法がなかったのですが、最近いくつかの治療法が新たに開発されて、多くの患者さんで視力の維持や改善が得られるようになってきました。
黄斑とは
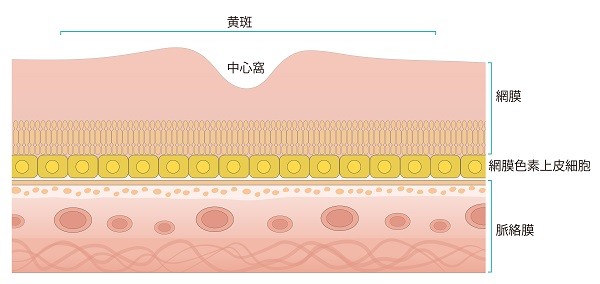
網膜はカメラのフィルムに相当し、外からの光が瞳(瞳孔)、レンズ(水晶体)や目の中央部(硝子体)を通り、網膜に当たり光を感じます(図1)。黄斑とは網膜の中心にある直径1.5mm~2mm程度の小さな部分の名称です。網膜の中心部(黄斑)では大変良い視力が得られますが、それ以外のところでは正常の目でも十分良い視力は得られません。したがって、黄斑が障害されるとそれ以外に網膜に異常がなくても視力が著しく低下し、運転免許を更新したり、字を読むことができなくなったりします。網膜の下には網膜色素上皮という一層の細胞があり、その下に脈絡膜という血管に富んだ組織があります(図2)。網膜が正しく働くためには網膜の下にある網膜色素上皮やその下にある脈絡膜が正しく働く必要があります。
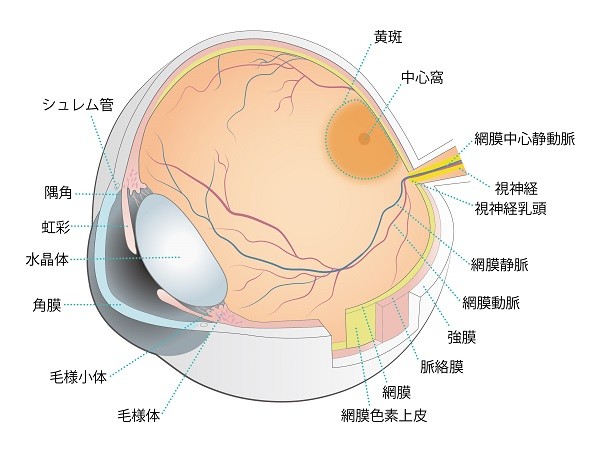
加齢黄斑変性とは
年齢を重ねるとともに網膜色素上皮の下に老廃物が蓄積してきます。それにより直接あるいは間接的に黄斑部が障害される病気が加齢黄斑変性です。
加齢黄斑変性の分類
加齢黄斑変性には大きく分けると「萎縮型「と「滲出型」の2つの種類があります。
「萎縮型」は網膜色素上皮が徐々に萎縮していき、網膜が障害され視力が徐々に低下していく病気です(図3)。
「滲出型」は異常な血管(脈絡膜新生血管)が脈絡膜から網膜色素上皮の下あるいは網膜と網膜色素上皮の間に侵入して網膜が障害される病気です(図4)。異常な血管は正常の血管と異なり血液の成分を漏出させたり、血管が破れたりします。血液成分が漏出すると網膜がむくんだり(網膜浮腫)、網膜下に液体が溜まります(網膜下液)。そのために網膜が正しく働かなくなり視力が低下します。血管が破れると出血となり網膜を障害します。


加齢黄斑変性の症状
- 変視症
網膜の腫れや網膜の下に液体が溜まると網膜がゆがみます。ゆがんだフィルムで写すとゆがんで写るように、ゆがんだ網膜で見るとものがゆがんで見えます。黄斑部は障害されますが、周辺部は障害されていませんので、中心部はゆがんで見えますが、周辺部は正しく見えます(図5)。

- 視力低下、中心暗点
さらに黄斑部の網膜が障害されると、真ん中が見えなくなり(中心暗点)、視力が低下します(図6)。視力低下が進行すると運転免許の更新や字を読んだりすることができなくなります。通常、視力低下は徐々に進行し、治療をしなければ多くの患者さんで視力が0.1以下になります。網膜下に大きな出血が起こると突然、著しい視力低下が起こることがあります。萎縮型と滲出型を比べると、滲出型のほうが進行が早く、視力の悪化も重症なことが多いです。

- 色覚異常
症状が進んでくると色が分からなくなってきます。
加齢黄斑変性の検査
加齢黄斑変性を正しく診断するためには、眼底検査や造影検査などの詳しい検査が必要です。
- 視力検査
他の目の病気と同様に視力検査は重要な検査です。加齢黄斑変性では視力低下が起こります。 - アムスラー検査
碁盤の目のような(方眼紙のような)図を見てもらい、格子のゆがみを調べる検査です。変視症を早くから検出することができます。簡便な検査ですので、自宅でもできます(片眼ずつ検査する必要があります)(図7)。
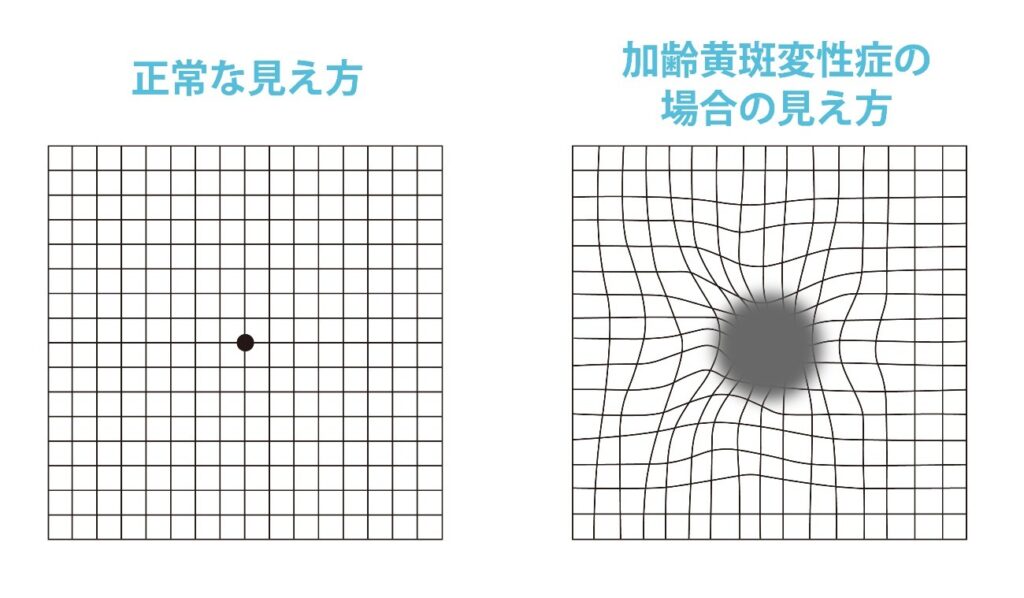
- 眼底検査
眼科医が網膜の状態を詳しく観察する検査です。網膜の状態が詳しく分かり、出血や新生血管が分かります。記録のために眼底カメラで眼底写真に保存することがあります(図3、4)。 - 造影検査
蛍光色素を含んだ造影剤を腕の血管から注射して、眼底の写真や動画を撮影する検査です。フルオレセイン造影検査とインドシアニングリーン造影検査の2種類の検査があります。新生血管の位置やタイプ、広がり、血管からの水分のもれ具合などがわかります。 - 光干渉断層計 (optical coherence tomography : OCT)
網膜の層構造を断面的に詳しく観察する検査です。新生血管の性状や網膜のむくみの程度などを立体的に把握し、評価することができます。短時間で検査ができ、造影剤を使わないので患者さんに負担が少ない検査であり、頻回に検査を行うことができます(図8)。

加齢黄斑変性の治療
1)萎縮型の加齢黄斑変性
残念ながら萎縮型の加齢黄斑変性には現在のところ治療方法はありません。
2)滲出型の加齢黄斑変性
滲出型の加齢黄斑変性にはいくつかの治療法があります。治療の目的は脈絡膜新生血管の拡大を抑え退縮させ、視力を維持あるいは改善することです。視力が良くなることもありますが、視力が正常になることはほとんどありません。
- 薬物治療
脈絡膜新生血管の発生には血管内皮増殖因子(vascular endothelial growth factor:VEGF)が関係していると考えられており、VEGFを阻害することにより脈絡膜新生血管を退縮させる治療法です(図9)。現在認可されているVEGF阻害薬にはルセンティス®、アイリーア®、ベオビュ、バビースモという4種類の薬があり、いずれも目の中(硝子体腔)に4週ごとに3~4回注射します。その後は定期的に診察をして、脈絡膜新生血管の活動性がみられれば、再度注射を行う方法や、病気の活動性に応じて注射の間隔を調整する方法などにより、長期的な治療の継続が必要です。次に述べる光線力学的療法と組み合わせて治療を行うことがあります。
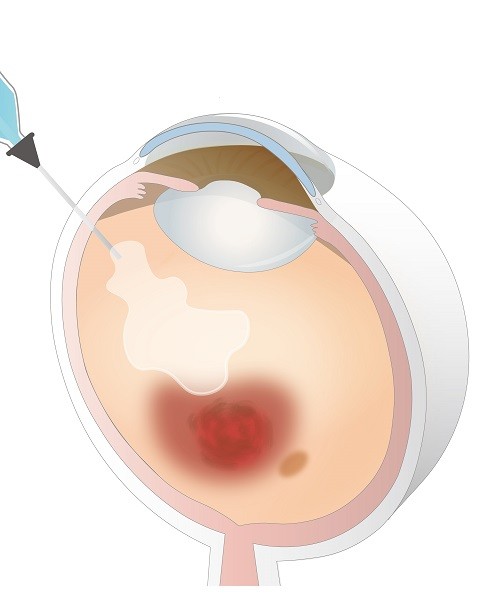
- 光線力学的療法(photodynamic therapy:PDT、図10)
ビスダイン®という光感受性物質を点滴し、その後に非常に弱い出力の専用のレーザーを病変に照射する治療法です。治療を行う前に造影検査を行い、脈絡膜新生血管をはじめとする病変を確認して、病変の大きさに合わせてレーザーの照射範囲を決定します。治療後48時間は強い光に当たらないように注意する必要があります。治療後48時間以内に強い光に当たると光過敏症などの合併症が起こることがあります。光線力学的療法は必ずしも一度で終了するとは限りません。治療のためには専用のレーザー装置が必要であり、眼科PDTの認定医が行う必要があります。
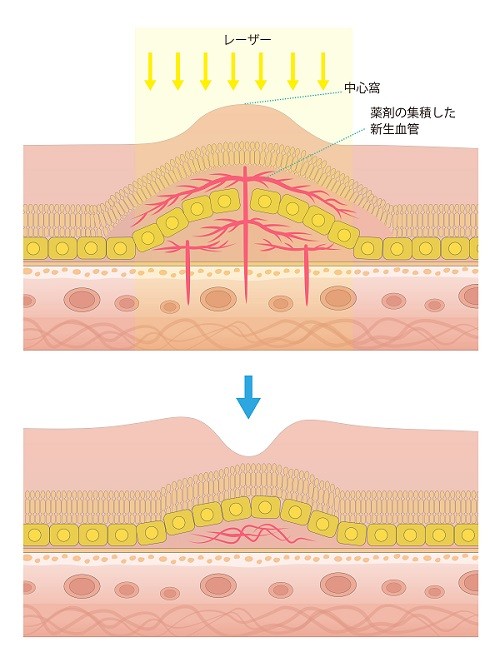
- レーザー凝固
脈絡膜新生血管が黄斑の中心から離れた場所にある場合には強い出力のレーザー光線で病変を凝固し、破壊することがあります。病変が黄斑の中心に及んでいる場合には、レーザー凝固すると黄斑も障害されることになり、著しい視力低下を引き起こしますので、レーザー凝固を行うことはほとんどありません。 - 手術
脈絡膜新生血管を抜去したり、黄斑を移動させる手術が以前には行われていましたが、最近は光線力学的療法やVEGF阻害薬が使えるようになり、行われなくなっています。 - その他
放射線治療や病変を暖める治療法(経瞳孔的温熱療法)の効果は証明されていませんので、行われることはほとんどありません。
加齢黄斑変性の予防
- 禁煙
喫煙している人はしていない人に比べて加齢黄斑変性になる危険性が高いことが分かっています。喫煙している人には禁煙が勧められます。 - サプリメント
ビタミンC、ビタミンE、βカロチン、亜鉛などを含んだサプリメントを飲むと加齢黄斑変性の発症が少なくなることが分かっています。加齢黄斑変性の発症が少なくなりますが、完全に抑えることはできません。加齢黄斑変性になっていない人にも勧められますが、一方の目に加齢黄斑変性が発症した人にはサプリメントの内服が強く勧められます。 - 食事
緑黄色野菜はサプリメントと同様に加齢黄斑変性の発症を抑えると考えられています。肉中心の食事より、魚中心の食事のほうがよいようです。




